内視鏡検査について
「定期的に内視鏡検査を受けておられますか?」
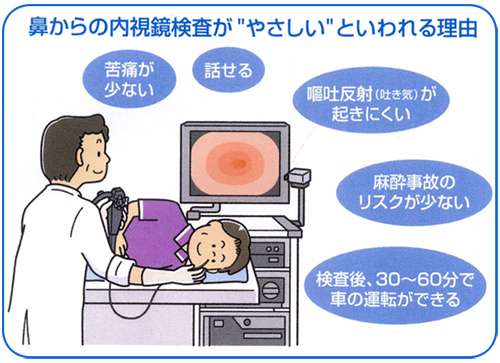
当院では、正確に内視鏡検査を行いながら、さらに楽に検査を受けていただけるように細径内視鏡や鎮静剤を用いて、胃カメラ・大腸カメラを毎日行っています。
さらに当院では楽に安心して受けて頂けるように通常の喉(のど)の表面麻酔だけでなく
①鼻から挿入できる太さが細い経鼻内視鏡を導入しています。(胃カメラ)
②静脈麻酔(鎮静剤)を用い、寝ている間に検査を受けることができます。(胃・大腸カメラ)
*ただし、検査後も静脈麻酔の影響が残る場合があり、検査後は自動車などの運転は控えていただくことを推奨しています。なお、胃カメラの検査時間は、約5-10分です。大腸カメラは約15-20分です。
逆流性食道炎
食道と胃の境界が胃酸で荒れた、びらん状態(亀裂)となり「胸やけがする・・・」「胃酸が上がってくる・・・」「胃の上が痛む・・・」などの症状がおこります。若い方にも起こる病気です。
逆流性食道炎の原因として
- 加齢に伴う下部食道括約筋の筋力低下
- 脂肪分の多い食事
- 前かがみの姿勢、しゃがみこむ姿勢が多い
- ベルトの締めすぎ、コルセットによる腹圧の上昇
- 便秘による腹圧の上昇
- 胃の手術後による、胃・食道間の筋力低下
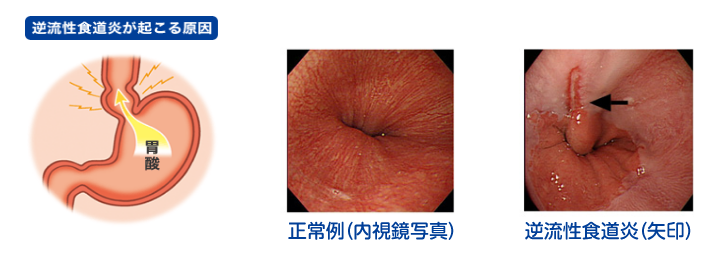
診断は、内視鏡(胃カメラ)でなければわかりません。
ただし他の病気(バレット食道、バレット食道がん)を合併している場合もあり、症状のある方は一度検査を受けていただくことをお勧めします。
治療としては、胃酸の分泌を抑える内服薬で症状は改善します。
内服薬は安全性が高く、とくに長期間服用しても、心配はいりません。
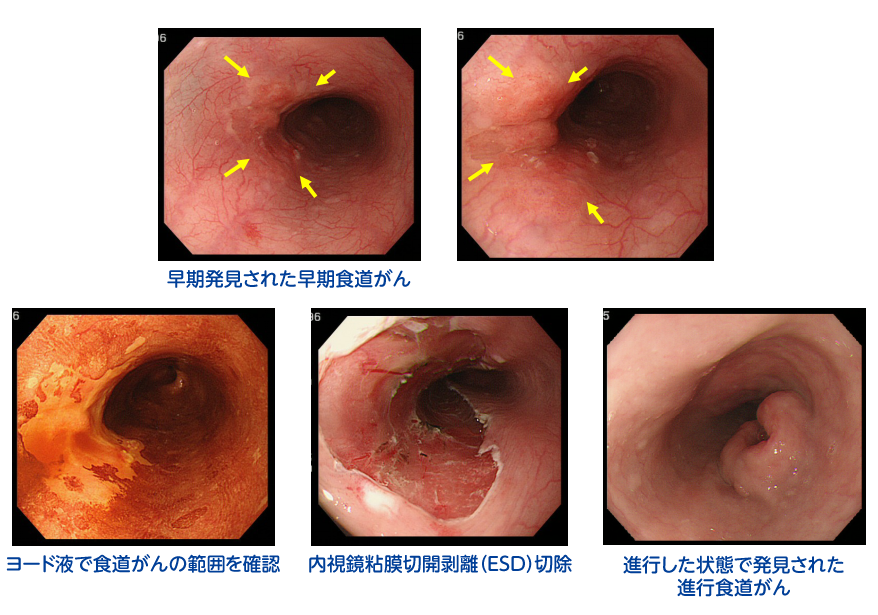
食道がん
60歳以降のアルコール多飲や喫煙歴のある男性に生じやすい、がんです。
症状として、食事がのみ込みにくい。胸もとでつかえる感じがみられてきます。
進行すると声がかすれたり、リンパ腺が張れたり、肺炎を生じたりします
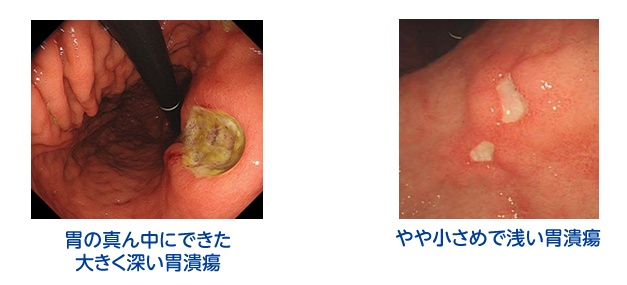
胃潰瘍・十二指腸潰瘍
症状として上腹部の痛みの持続や黒色便などがみられます。原因として以下があります。
- 過度な飲酒・喫煙、ストレスが多い状態
- 抗血小板薬(バイアスピリンなど)
- 副腎皮質ステロイドホルモン(プレドニンなど)
- 鎮痛薬(ロキソニン・ボルタレン)の長期服用
- ヘリコバクター・ピロリ菌に感染している(未除菌)
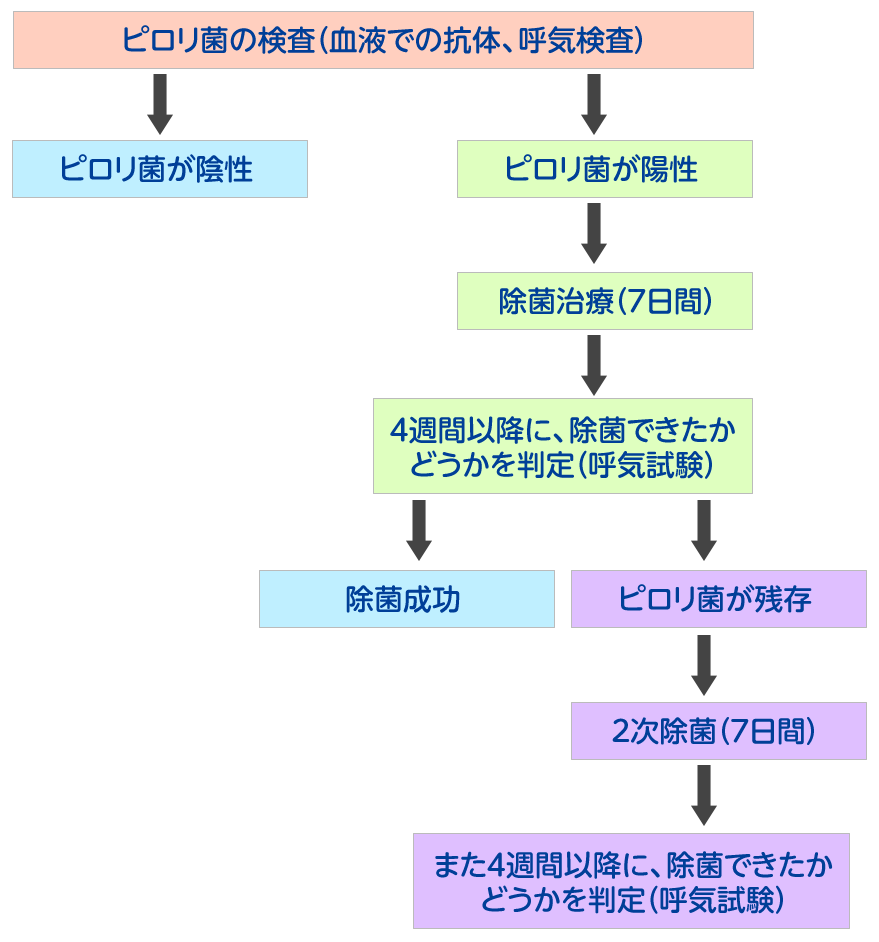
ピロリ菌の除菌
当院ではピロリ菌の判定を血液検査や呼気試験で実施しています。陽性の方は是非受診して除菌しましょう。7日間の内服治療で約92‐98%で除菌が可能です
ピロリ菌の除菌の流れ
胃がん検診
胃の検診には、「バリウム胃透視検査」「胃内視鏡検査(胃カメラ)」の2種類があります。
胃透視検査について
- 75歳未満を対象に、市民検診でなされることが多いです。
- ただし、便秘の方はバリウムを飲むことで、便秘がひどくなる可能性があります。
- バリウム胃透視検査で要精密検査となった場合、胃カメラ検査で再検査となります。
- バリウム胃透視検査では良性か悪性かの判断ができないからです。
- もし検診でピロリ菌の陽性を指摘されたら上部消化管内視鏡(胃カメラ)を受けましょう。
- ピロリ菌を持っている方(持続感染状態)、または除菌後の方では、1年に1回の頻度での検査が推奨されます。
- ピロリ菌感染(萎縮性胃炎)の無い方は、3年に1回の頻度で良いと思われます。
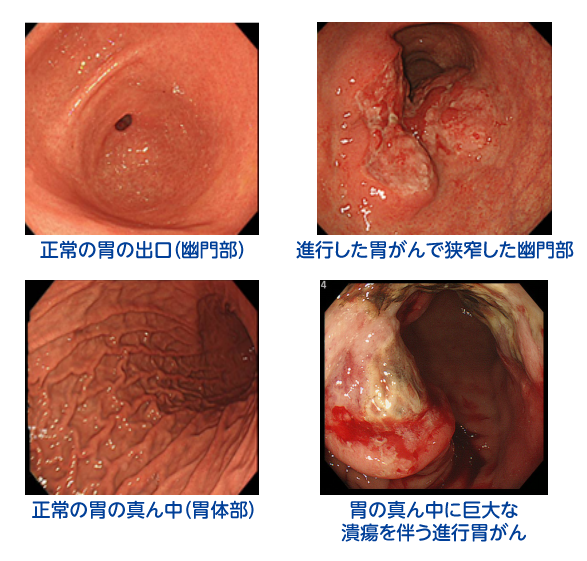
胃がん
日本人に多いがんで、2017年の全がん死因別死亡数のうち、胃がんは肺がんに次いで第2位です。
40歳以降に見つかりやすいですが、早期胃がんで発見されれば98%は根治できます。そのためには、胃カメラでの定期検診が欠かせません。
- 80%はピロリ菌が原因です。ピロリ菌陽性なら必ず除菌治療を受けましょう。
- 早期の胃がんでは自覚症状はありません。定期的な健診でのチェックが大事です。
- 胃がんは進行すると、胃の重い違和感や痛み、体重の減少(3カ月で4-5hg低下)がみられます。リンパ節転移や肝臓、肺、腹膜に転移しやすく経過も不良です。
大腸がん検診
便鮮血反応検査(スクリーニング)、大腸内視鏡検査(大腸カメラ)の2種類があります。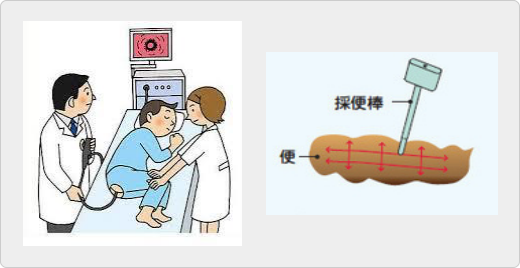
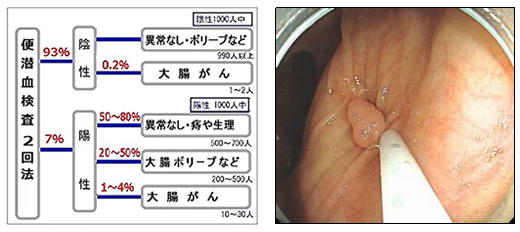
便鮮血反応検査は簡単なスクリーニング検査です。ただし便鮮血検査には一定の頻度で見逃しを生じる可能性があります。また早期大腸がんでは陰性となることもあります。このため、便に血が混じる、下痢が続く、腹痛のような症状な方は確実な方法として大腸内視鏡検査を受けていただくことをお勧めします
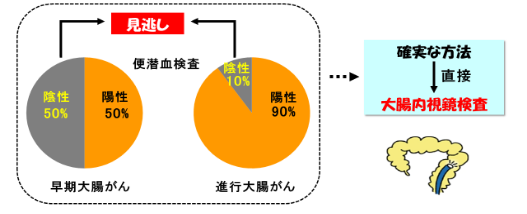
もし、検診で便潜血陽性が陽性であった場合は必ず大腸内視鏡検査を受けましょう。
陽性の場合は、50%の可能性でポリープ(がんの芽)や、大腸がんが隠れている可能性が高率にあります
大腸ポリープ、早期大腸がん:自覚症状はほぼありません。
当院では、大腸カメラやポリープや早期大腸がんを見つけた場合、その場で日帰り切除することも可能です。
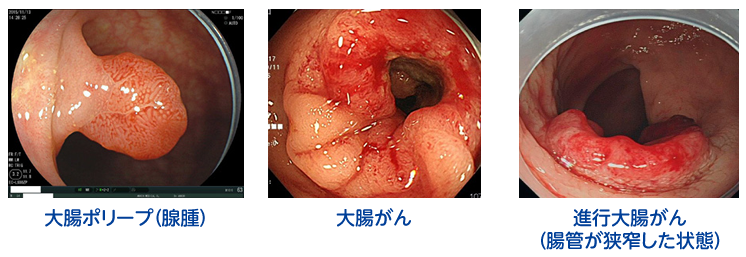
大腸がん
2017年の死因別死亡数の全がんのうち、大腸がんは肺がん、胃がんに次いで第3位ですが、男女別にみた大腸がんの死亡数では女性で第1位 。
男性で第3位です。遺伝しやすいがんであり、家族に大腸がんの既往のある方は要注意です。
進行大腸がんを放置すると
- 便秘、血便、腹痛 が増悪
- 腸閉塞(イレウス) に
- 切除手術で人工肛門 が必要になることも
- さらに進行すると、リンパ節・肝臓・肺・腹膜・脳に転移してしまいます
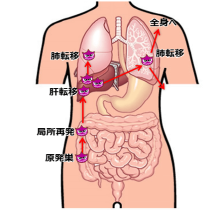 早期に内視鏡検査(大腸カメラ)で発見できれば、早期の大腸がんは確実に根治することができます。
早期に内視鏡検査(大腸カメラ)で発見できれば、早期の大腸がんは確実に根治することができます。
しかし、便潜血陽性や血便、腹痛、頑固な便秘などの症状が持続するにもかかわらず、放置していると、腸閉塞や多臓器への転移した末期の状態(ステージ4)で見つかることになります。
そうなると仮に治療できてもほとんどの場合、根治は望めず化学療法(抗癌剤治療)で進行を一時的に食い止めることが精いっぱいになります。
ですから、検診で便潜血陽性が指摘された方はもちろんのこと、これまでに大腸ポリープを指摘されたり切除されたりしている方は、3年に1回大腸カメラで検診を受けることをお勧めします
潰瘍性大腸炎
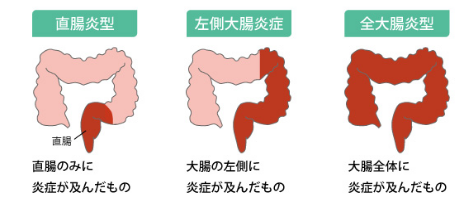
潰瘍性大腸炎は主に粘膜と粘膜下層を侵し、びらん、潰瘍を形成する大腸の炎症性の病気です。直腸は必ず炎症を起こします。原因は不明ですが、ストレス、免疫異常が関係していると考えられています。
30歳以下の成人に多く、長期にわたり大腸に炎症をおこすと、次第に悪化する傾向があります。
持続的に下痢と血便が繰り返しおこる大腸の病気ですが、免疫機構に関与していると考えられており、原因も含めて全身性の疾患と考えられています。
直腸炎型、左側大腸炎型、全大腸炎型と炎症範囲により分類されます。
症状
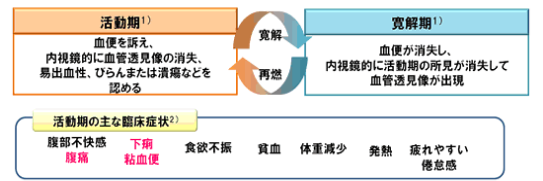
活動期には下痢、血便、発熱、頻脈、貧血がおこります。ほとんどが下痢、粘血便から始まり、粘血便は比較的長く続きます。
病気の範囲が広がるにつれて腹痛、発熱もおきます。治療により寛解期に沈静化させることができますが、無治療で放置していると、再燃してしまうため定期的な診察を受けていただく必要があります。
治癒(完全に治る)には、全大腸を切除する外科切除しかありません。
検査
血液検査:白血球数、赤沈、CRPなどの炎症に関連するデータに異常がでます。重症になると低蛋白血症、低アルブミン血症がみられます。
また、血小板数、フィフリノーゲンが増加して、血液が固まりやすい状態になります。
大腸内視鏡検査:活動期には粘膜の腫れ、浮腫、びらん、潰瘍、出血、粘液過多、血管が透けて見えないなどの病態がみられます。
寛解(かんかい)期(病気が安定した時)には上記の状態が消えます。
寛解期の潰瘍性大腸炎の内視鏡写真
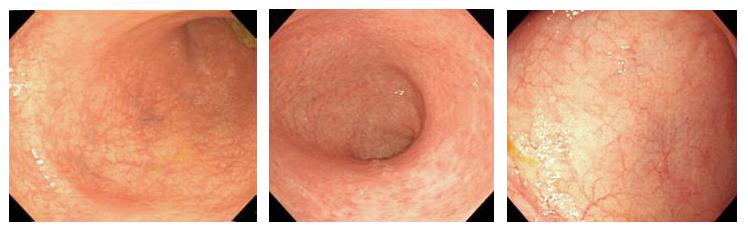
腸管の血管透見像あり。易出血性なし。自然出血なし。粘膜粘膜発赤軽度、 微細顆粒状
活動期の潰瘍性大腸炎の内視鏡写真
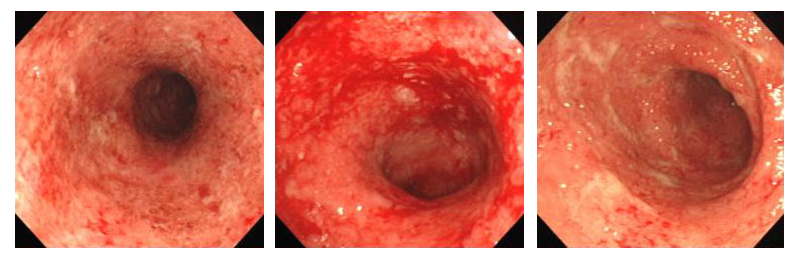
腸管表面は潰瘍、粘膜浮腫状、発赤しやや粗で膿様粘液の付着あり。易出血性で自然出血が著明。膿様粘液の付着あり
治療
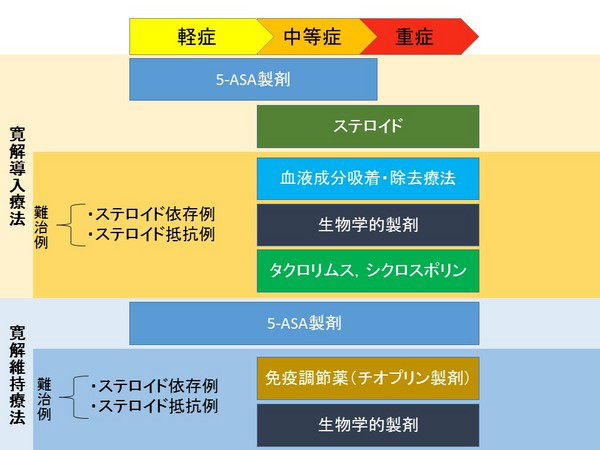
潰瘍性大腸炎ガイドラインに沿って治療していきます。
基本的には腸管の炎症を抑え、免疫反応を抑える薬を使います。
病気の原因は免疫異常によると考えられているので、5-ASA製剤を中心に、免疫抑制剤(タクロリムス、シクロスポリン)、ステロイド(プレドニン)、生物学的製剤を使った治療を行います。
また10年以上経過した全大腸の潰瘍性大腸炎は、発がんのリスクが高いといわれ、定期的な内視鏡検査での経過観察が必要です。
その他、血便の原因としては 大腸憩室出血、虚血性腸炎、細菌性腸炎(カンピロバクター腸炎、サルモネラ腸炎、O-157腸炎、アメーバ赤痢)が挙げられます。
持続する下痢の原因としては 過敏性腸症候群(IBS)、クローン病、腸結核、腸管ベーチェットなどが挙げられます。
過敏性腸症候群(IBS: Irritable bowel syndrome)
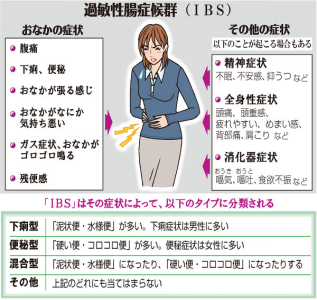 消化管粘膜に器質的(構造的・形状的)な異常を認めないにも関わらず、ぜん動運動など本来に備わっているはずの消化管としての機能が損なわれる状態の総称で、罹患率は日本人の10-15%と報告されており、10-40歳代に好発しやすいとされ、加齢とともに低下する傾向にあります。生命に影響のない良性の疾患ですが、生活の質(QOL)に影響するために適切な治療を必要とする疾患です。
消化管粘膜に器質的(構造的・形状的)な異常を認めないにも関わらず、ぜん動運動など本来に備わっているはずの消化管としての機能が損なわれる状態の総称で、罹患率は日本人の10-15%と報告されており、10-40歳代に好発しやすいとされ、加齢とともに低下する傾向にあります。生命に影響のない良性の疾患ですが、生活の質(QOL)に影響するために適切な治療を必要とする疾患です。
原因は明らかになっておりませんが、脳腸相関・消化管ぜん動運動異常・知覚過敏、腸内環境(腸内フローラ)の乱れが原因の一つと考えられています。症状は排便によって軽快・軽減し、社会的心理的ストレスで増悪します。
便の形状により、便秘型、下痢型、混合型、その他に分類されます
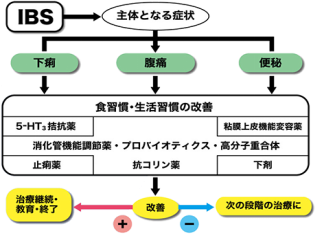
過敏性腸症候群の治療:患者さんの症状によって対応が異なりますのでフローチャートに沿って、医師と相談しながら治療方針、治療薬を決定していきます










